Autores: I. Gallardo-Caleroa, R. Sevil-Mayayoa, A. Lluch-Bergadaa,b, N. Vidal-Tarrasóna,
A. Rodríguez-Baezac e I. Esteban-Feliu.
Unidad de Cirugía de Mano y Muneca,Servicio de Cirugía de Ortopedia y Traumatología, Hospital Vall Hebrón, Barcelona, Espana˜ b Cirugía de Mano, Institut Kaplan, Barcelona, España.
Facultad de Medicina, Universidad Autónoma de Barcelona, Barcelona, España
Recibido el 8 de marzo de 2022; aceptado el 1 de junio de 2022
Disponible en Internet el 13 de junio de 2022
Resumen
Antecedentes y objetivo: Las fracturas de falange proximal (FP) son las fracturas más frecuentes de la mano. En los últimos anos, ˜ se ha descrito el uso de tornillos endomedulares sin cabeza
(TESC) para las fracturas inestables transversas u oblicuas de la FP. A pesar de que tanto la técnica anterógrada como retrógrada con TESC han mostrado buenos resultados, no se ha publicado
ningún estudio comparativo de su uso en fracturas de FP. Nuestro objetivo es determinar la estabilidad que se obtiene con el uso de TESC retrógrados y anterógrados en un modelo en cadáver
de fractura transversa proximal de FP, a dos niveles diferentes.
Material y métodos:
Realizamos un estudio biomecánico en 30 modelos de fractura de FP de cadáver fresco-congelado. La osteotomía se realizó a los 9 mm desde la articulación metacarpofalángica (MCF) en 15 especímenes, y a una distancia de 15 mm en los otros 15. A su vez, encada grupo, cinco osteotomías se estabilizaron con un TESC anterógrado intraarticular, cinco mediante un TESC anterógrado transarticular y cinco con un TESC retrógrado.
Resultados:
La fijación con TESC anterógrado en osteotomías realizadas a los 9 mm (tanto con la técnica transarticular como intraarticular, 62,74 N y 70,86 N, respectivamente) fue más estable que la fijación con TESC retrógrado (32,72 N) (p 0,022). Por otra parte, la fijación con TESC retrógrado fue más estable en el modelo de fractura más distal (90,52 N retrógrado vs. 57,64 N transarticular vs. 42,92 N intraarticular (p = 0,20).
Conclusiones:
La fijación con TESC retrógrado ofrece más estabilidad en fracturas más distales,
mientras que las técnicas anterógradas son más estables en fracturas proximales.
© 2022 Publicado por Elsevier España, ˜ S.L.U. en nombre de SECOT. Este es un artículo Open
Access bajo la licencia CC BY-NC-ND (http://creativecommons.org/licenses/by-nc-nd/4.0/).
Introducción
Las fracturas de falange son las más frecuentes de la mano y, dentro de estas, el **38% corresponden a fracturas de la falange proximal (FP)**¹. La cirugía se reserva para las fracturas inestables. Entre las diferentes técnicas descritas, las más comunes son el uso de agujas Kirschner (AK), placa-tornillo y tornillos endomedulares sin cabeza (TESC).
Las fracturas extraarticulares oblicuas cortas y transversas de la FP clásicamente se han estabilizado con dos AK anterógradas cruzadas. A pesar de haberse reportado buenos resultados con esta técnica²˒³, se ha descrito una **tasa de complicaciones de hasta el 36%**⁴. Dado que requiere un periodo de inmovilización postoperatoria, no es rara la aparición de rigidez articular⁵.
En los últimos años, se ha descrito el uso de TESC, tanto anterógrados como retrógrados, para este patrón de fractura⁶˒⁷. Entre sus ventajas destacan la mínima agresión a las partes blandas, la posibilidad de movilización inmediata y la ausencia de necesidad de retirar el implante⁷.
La técnica de TESC retrógrado se realiza a través de la cabeza de la falange, con la articulación interfalángica proximal en máxima flexión. Por otro lado, la técnica de TESC anterógrado sería teóricamente un mejor método de osteosíntesis en las fracturas proximales de FP, ya que permite cubrir mejor todo el segmento.
El TESC anterógrado puede implantarse mediante el método intraarticular (desde el margen dorsal articular de la FP) o transarticular (a través de la cabeza del metacarpiano, lo que permite un punto de entrada centrado en la FP). Desde un punto de vista biomecánico, los TESC han demostrado ofrecer estabilidad suficiente en fracturas de metacarpianos y FP⁸˒⁹.
No obstante, no se ha encontrado en la literatura ningún estudio biomecánico comparativo entre el uso de TESC anterógrados y retrógrados en fracturas de FP.
Nuestro objetivo es determinar la estabilidad obtenida con el uso de TESC retrógrados y anterógrados en un modelo cadavérico de fractura transversa proximal de FP, a dos niveles diferentes.
Nuestra hipótesis es que el TESC anterógrado confiere una mayor estabilidad en las fracturas proximales de FP, mientras que se iguala al TESC retrógrado si la fractura es más distal.
Material y métodos
Se realizó un estudio biomecánico en 30 modelos de fractura de FP de cadáver fresco-congelado. La edad de los especímenes fue entre 86 y 90 años, correspondiendo a un hombre y tres mujeres.
Se incluyeron todos los dedos de la mano, excepto el pulgar. Todas las fracturas se estabilizaron con un TESC de 2,4 mm (DePuy Synthes, Raynham, MA).
La fractura se recreó a 9 mm de la articulación metacarpofalángica (MCF) en 15 especímenes, y a 15 mm en los otros 15. A su vez, en cada grupo, cinco osteotomías se estabilizaron con un TESC anterógrado intraarticular, cinco con un TESC anterógrado transarticular, y las últimas cinco con un TESC retrógrado.
Métodos
Se realizó un estudio biomecánico en 30 modelos de fractura de FP de cadáver fresco-congelado. La edad de los especímenes fue entre 86 y 90 años, correspondiendo a un hombre y tres mujeres.
Se incluyeron todos los dedos de la mano, excepto el pulgar. Todas las fracturas se estabilizaron con un TESC de 2,4 mm (DePuy Synthes, Raynham, MA).
La fractura se recreó a 9 mm de la articulación metacarpofalángica (MCF) en 15 especímenes, y a 15 mm en los otros 15. A su vez, en cada grupo, cinco osteotomías se estabilizaron con un TESC anterógrado intraarticular, cinco con un TESC anterógrado transarticular, y las últimas cinco con un TESC retrógrado.
Preparación del modelo de fractura y técnica de fijación
Se realizó una incisión longitudinal central para exponer la falange proximal (FP) de los dedos trifalángicos. A continuación, se efectuó una osteotomía transversal con una sierra sagital a 9 mm desde la base de la falange en quince dedos y a 15 mm en los otros quince.
Mediante un desplazamiento manual de la osteotomía, se verificó la recreación de una fractura bicortical inestable, confirmada posteriormente mediante fluoroscopia. Una vez estabilizada la osteotomía, se desbridaron todos los tejidos blandos circundantes y se recogieron las falanges para su posterior estudio biomecánico.
Técnica de TESC anterógrado intraarticular
Se realizó una incisión dorsal transversal de 1 cm en la piel, a nivel de la articulación metacarpofalángica (MCF). El tendón extensor se incide longitudinalmente, y mediante una maniobra suave de subluxación dorsal y flexión de la articulación MCF, se expone la superficie articular proximal dorsal de la FP.
Una vez reducida la fractura, se procede a colocar la aguja guía hasta la cabeza de la FP. Posteriormente, se realiza el brocado a través de la aguja guía y se coloca el tornillo canulado sin cabeza de 2,4 mm.
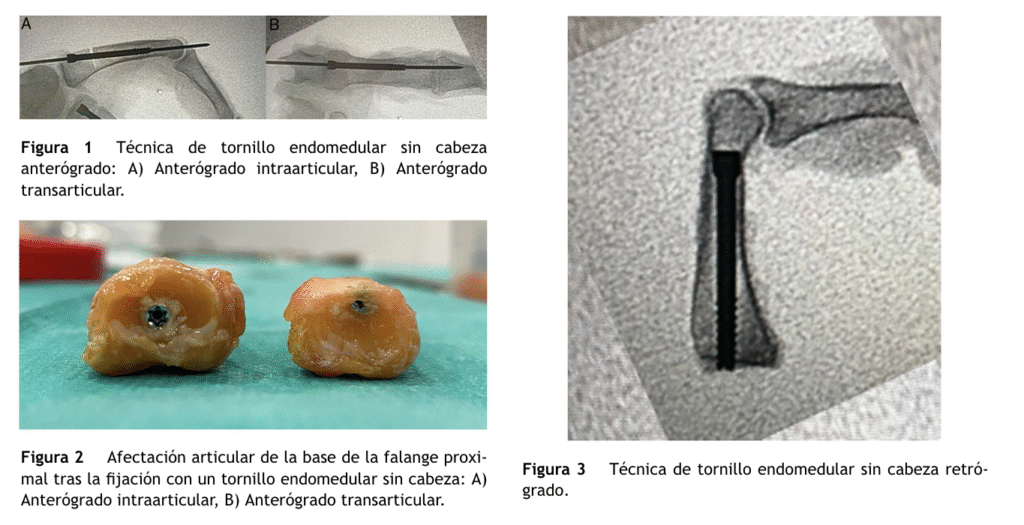
Usando esta técnica, el punto de entrada del tornillo queda excéntrico, y el daño articular del cartílago proximal de la FP es mínimo.
Se realiza una incisión dorsal transversal de 1 cm en la piel, 1 cm proximal a la articulación MCF. A continuación, la división longitudinal del tendón extensor permite el acceso al dorso de la cabeza del metacarpiano.
Técnica de TESC anterógrado transarticular
Se realiza una incisión dorsal transversal de 1 cm en la piel, 1 cm proximal a la articulación MCF. A continuación, la división longitudinal del tendón extensor permite el acceso al dorso de la cabeza del metacarpiano.
A través de la cabeza del metacarpiano, y con la articulación MCF en máxima flexión, la aguja guía se coloca en el centro de la base de la FP. Una vez posicionada la aguja guía con la fractura reducida, se realiza el brocado y se inserta el tornillo canulado sin cabeza de 2,4 mm (figs. 1 y 2).
Técnica de TESC retrógrado
Se realiza una incisión dorsal transversal de 1 cm en la piel, a nivel de la articulación interfalángica proximal (IFP). El aparato extensor se incide longitudinalmente y se expone la superficie articular distal de la FP.
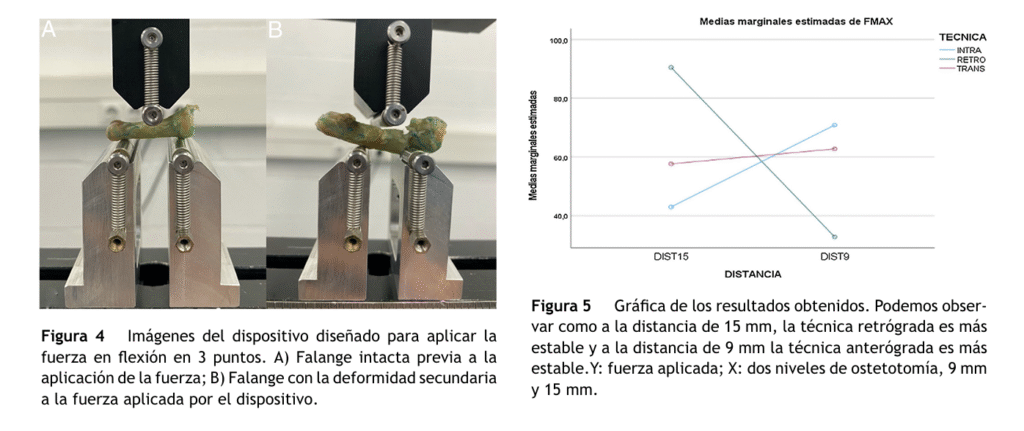
Una vez reducida la fractura, se coloca una aguja guía endomedular hasta el hueso subcondral de la base de la FP. Tras el brocado a través de la aguja guía, se inserta un tornillo canulado sin cabeza de 2,4 mm (fig. 3).
Estudio biomecánico
Las fracturas transversas u oblicuas cortas del tercio proximal de la FP suelen estar sometidas a fuerzas de extensión del fragmento proximal debido a las inserciones tendinosas¹⁰.
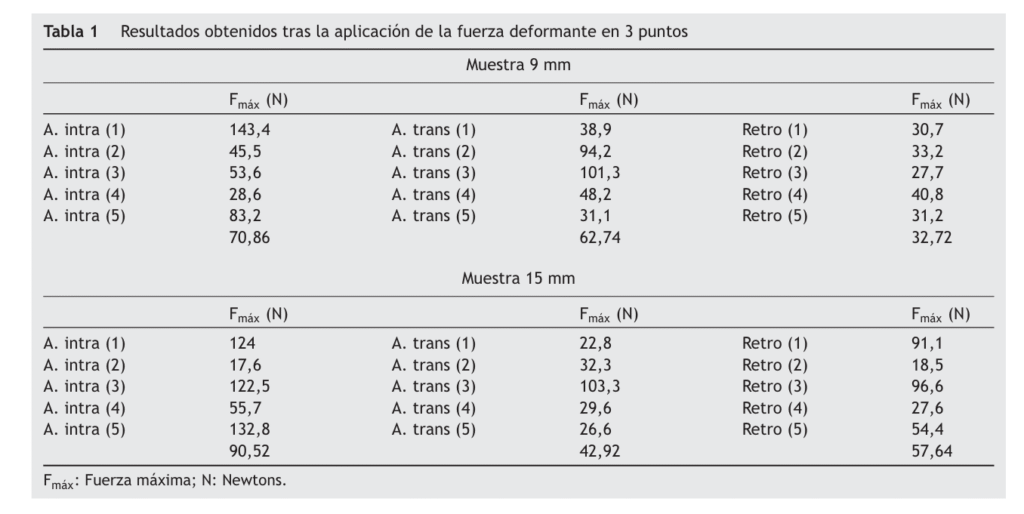
Con el objetivo de reproducir este escenario clínico, se diseñó un estudio biomecánico de flexión en tres puntos (3P). Las falanges obtenidas se colocaron horizontalmente en el dispositivo de prueba (Bionix 358®; MTS Systems, Eden Prairie, MN, EE. UU.).
La distancia entre los soportes inferiores se mantuvo constante a 20 mm, y el soporte superior se colocó en el punto medio entre ellos (fig. 4). En todos los casos, se aseguró que la osteotomía quedara comprendida entre ambos soportes.
Se aplicó una célula de carga de 2,5 kN, manteniendo una velocidad de desplazamiento constante de 10 mm/min hasta la rotura del constructo¹¹˒¹².
Análisis estadístico
El resultado primario fue la diferencia en la resistencia media a las fuerzas de flexión de 3 P entre las tres técnicas de TESC descritas. Como no se habían publicado datos aplicables anteriormente, el tamano˜ de la muestra se calculó en base a estudios previos con diseños y métodos de prueba similares, asumiendo un posible estudio con poca potencia, que eventualmente podría ampliarse. Las variables categóricas se presentaron como números absolutos y porcentajes, mientras que las variables continuas se resumieron como medianas con rangos intercuartiles, o medias y desviaciones estándar (DE), según el caso. Los análisis comparativos se realizaron mediante el test de Anova para variables continuas entre varios grupos. Todas las pruebas estadísticas fueron de dos colas, y el criterio de significación estadística se fijó en p<0,05.
Este estudio biomecánico evaluó la resistencia del modelo de fractura de FP a las fuerzas de flexión en 3 P (tabla 1). Para las osteotomías a los 9 mm de la articulación MCF,
la técnica de TESC anterógrado (tanto intraarticular como transarticular técnica, 70,86 N y 62,74 N, respectivamente). Mostró una mayor resistencia que la técnica retrógrada (32,72 N) (p = 0,002). Entre las dos técnicas anterógradas, la intraarticular (70,86 N) soportó unas fuerzas de flexión en 3 P más altas que la transarticular (62,74 N), en el grupo de 9 mm (p > 0,05). Por el contrario, la técnica de TESC retrógrada fue más estable que las anterógradas en las fracturas a 15 mm desde la articulación MCF (90,52 N retrógrado vs. 57,64 N transarticular vs. 42,92 N intraarticular (p = 0,20) (fig. 5).
Discusión
En el estudio biomecánico presentado, la fijación mediante un TESC anterógrado en las fracturas proximales de FP ha demostrado ser más estable que mediante un TESC retrógrado. Por el contrario, la fijación con TESC retrógrado ha demostrado ser más resistente en fracturas de FP más distales.
Se han descrito diversos métodos de fijación para fracturas transversas u oblicuas cortas de FP13-15. El tratamiento óptimo debería proporcionar suficiente estabilidad para permitir una rehabilitación precoz, con la mínima agresión de partes blandas y baja tasa de retirada de material de osteosíntesis. Las técnicas que usan TESC han demostrado ofrecer una estabilidad equiparable a la placa evitando la agresión de partes blandas, y por lo tanto la potencial rigidez postoperatoria también se ve reducida7,8. Se han descrito tres técnicas de TESC: intraarticular anterógrada, transarticular anterógrada y retrógrada. Con la técnica de TESC retrógrado, a pesar del dano˜ que se produce en el cartílago de la cabeza de la falange (13-18% para tornillos de 2,5 mm, 19-25% para tornillos de 3,0 mm15) y el aparato extensor durante la implantación del tornillo, se ha reportado que el porcentaje de superficie articular afectada es bajo, y tendría poca repercusión clínica15. La fijación anterógrada tiene la ventaja de que evita el dano˜ de la bandeleta central del aparato extensor y produce un porcentaje menor de daño de la superficie articular durante su implantación6, habiéndose descrito un 4,6% de dano˜ con el uso de tornillos de 2,2 mm y un 8,5% con tornillos de 3,0 mm6. Entre las técnicas anterógradas, la intraarticular evita la lesión de la cabeza del metacarpiano y reduce a la mitad el daño del cartílago de la base de la FP en comparación a la transarticular 6, pero no siempre es posible ya que una subluxación de la articulación MCF limitada podría no permitir la implantación del tornillo. En estos casos, especialmente en los dedos índice y medio, la técnica transarticular sería la alternativa. Siendo conscientes de las ventajas y desventajas de los tres métodos de fijación con TESC, queríamos investigar si la estabilidad del constructo cambiaba en función de la técnica escogida y del nivel de la fractura. Algunos autores han realizado estudios biomecánicos encontrando equivalencia estadística entre las técnicas de TESC intraarticular y la fijación con placa-tornillo en las fracturas oblicuas cortas de la FP8. Sin embargo, hasta donde conocemos, no existen estudios biomecánicos que evalúen y comparen la estabilidad de la fijación con las diferentes técnicas de TESC en este tipo de fracturas. Nosotros encontramos que cuando la fractura se localizaba más cerca de la articulación MCF, la técnica anterógrada ofrecía una mayor estabilidad que retrógrada (66,74 N±38,86 vs. 32,72 N±4,92, respectivamente), sin diferencias entre las dos técnicas anterógradas entre sí (70,86±45,11 vs. 62,74±32,62.). Por otra parte, cuando la fractura se localizaba más distal, el constructo con TESC retrógrado fue más resistente (90,52 N±51,13 vs. 50,28 N±34,79, respectivamente). Lo que resulta interesante de estos hallazgos es que, a pesar de que algunos métodos ofrecían una menor estabilidad que otros, en todos los grupos laresistencia fue mayor a 25 N, la cual se ha definido como la fuerza que experimenta la FP en las actividades diarias.
La interpretación de nuestros resultados requiere precaución, dado las limitaciones propias que presenta el estudio en cadáver. Nosotros sólo reproducimos fracturas transversas, lo cual puede no representar adecuadamente un escenario clínico, ya que normalmente este tipo de fracturas presentan algún grado de oblicuidad. A pesar de ello, el nivel donde realizamos la osteotomía se realizó a una distancia constante con el fin de evitar la variabilidad que podría producir en nuestros resultados. Usamos la misma medida de tornillo en todos los casos, a diferencia de la práctica clínica, donde el tamano˜ del tornillo se individualiza de acuerdo con la falange y la fractura. En nuestro estudio sólo valoramos la resistencia a las fuerzas de extensión, que, a pesar de ser las fuerzas deformantes más comunes en las fracturas transversas y oblicuas cortas de la FP, no incluye otras fuerzas deformantes como la rotacional, a la que pueden estar expuestas este tipo de fracturas durante el periodo postoperatorio. Gracias a nuestros hallazgos, hemos podido demostrar que la fijación mediante TESC anterógrado en un modelo de fractura proximal transversa de FP en un modelo en cadáver ofrece una mayor estabilidad que el TESC retrógrado, mientras que esta técnica ofrece mayor estabilidad cuando la osteotomía se sitúa más distal. Sin embargo, combinando nuestros resultados con estudios biomecánicos previos, ambas técnicas de TESC anterógrada y retrograda ofrecen suficiente estabilidad postoperatoria para las actividades de la vida diaria.
Nivel de evidencia
Nivel de evidencia IV.
Financiación
El presente trabajo ha sido financiado por la Sociedad Española de Cirugía Ortopédica y Traumatología:
Proyectos de Iniciación a la Investigación Fundación SECOT.
Conflicto de intereses
Los autores declaran no tener ningún conflicto de intereses.
Bibliografía
-
- van Onselen EBH, Karim RB, Hage JJ, Ritt MJPF. Prevalence and distribution of hand fractures. J Hand Surg Br. 2003;28:491—5, http://dx.doi.org/10.1016/s0266-7681(03)00103-7.
-
- Joshi BB. Percutaneous internal fixation of fractures of the proximal phalanges. Hand. 1976;8:86—92, http://dx.doi.org/10.1016/0072-968x(76)90069-3.
-
- Green DP, Anderson JR. Closed reduction and percutaneous pin fixation of fractured phalanges. J Bone Joint Surg Am. 1973;55:1651—4 [consultado 7 Dic 2021] Disponible en: http://www.ncbi.nlm.nih.gov/pubmed/4804987.
-
- Creighton JJSJ Jr. Complications in phalangeal and metacarpal fracture management. Results of extensor tenolysis. Hand Clin. 1994 Feb;10:111—6.
-
- Faruqui S, Stern PJ, Kiefhaber TR. Percutaneous pinning of fractures in the proximal third of the proximal phalanx: complications and outcomes. J Hand Surg Am. 2012;37:1342—8, http://dx.doi.org/10.1016/j.jhsa.2012.04.019.
-
- Borbas P, Dreu M, Poggetti A, Calcagni M, Giesen T. Treatment of
proximal phalangeal fractures with an antegrade intramedullary
screw: a cadaver study. J Hand Surg Eur Vol. 2016;41:683—7,
http://dx.doi.org/10.1177/1753193416641319.
- Borbas P, Dreu M, Poggetti A, Calcagni M, Giesen T. Treatment of
-
- Giesen T, Gazzola R, Poggetti A, Giovanoli P, Calcagni M. Intramedullary headless screw fixation for fractures of the proximal
and middle phalanges in the digits of the hand: a review of
54
Revista Española de Cirugía Ortopédica y Traumatología 67 (2023) 50—55
31 consecutive fractures. J Hand Surg Eur Vol. 2016;41:688—94,
http://dx.doi.org/10.1177/1753193416641330.
- Giesen T, Gazzola R, Poggetti A, Giovanoli P, Calcagni M. Intramedullary headless screw fixation for fractures of the proximal
-
- Miles MR, Krul KP, Abbasi P, Thakkar MY, Giladi AM,
Means KR. Minimally Invasive Intramedullary Screw Versus
Plate Fixation for Proximal Phalanx Fractures: A Biomechanical Study. J Hand Surg Am. 2021;46:518.e1—8,
http://dx.doi.org/10.1016/j.jhsa.2020.11.013.
- Miles MR, Krul KP, Abbasi P, Thakkar MY, Giladi AM,
-
- Jones CM, Padegimas EM, Weikert N, Greulich S, Ilyas AM, Siegler S. Headless Screw Fixation of Metacarpal Neck Fractures: A
Mechanical Comparative Analysis. Hand (N Y). 2019;14:187—92,
http://dx.doi.org/10.1177/1558944717731859.
- Jones CM, Padegimas EM, Weikert N, Greulich S, Ilyas AM, Siegler S. Headless Screw Fixation of Metacarpal Neck Fractures: A
-
- Kurzen P, Fusetti C, Bonaccio M, Nagy L. Complications
after plate fixation of phalangeal fractures. J Trauma.
2006;60:841—3, http://dx.doi.org/10.1097/01.ta.0000214887.
31745.c4.
- Kurzen P, Fusetti C, Bonaccio M, Nagy L. Complications
-
- Melamed E, Hinds RM, Gottschalk MB, Kennedy OD, Capo
JT. Comparison of Dorsal Plate Fixation Versus Intramedullary
Headless Screw Fixation of Unstable Metacarpal Shaft Fractures: A Biomechanical Study. Hand (N Y). 2016;11:421—6,
http://dx.doi.org/10.1177/1558944716628485.
- Melamed E, Hinds RM, Gottschalk MB, Kennedy OD, Capo
-
- Curtis BD, Fajolu O, Ruff ME, Litsky AS. Fixation of Metacarpal Shaft Fractures: Biomechanical Comparison of Intramedullary Nail Crossed K-Wires and Plate-Screw Constructs. Orthop Surg.
2015;7:256—60, http://dx.doi.org/10.1111/os.12195.
- Curtis BD, Fajolu O, Ruff ME, Litsky AS. Fixation of Metacarpal Shaft Fractures: Biomechanical Comparison of Intramedullary Nail Crossed K-Wires and Plate-Screw Constructs. Orthop Surg.
-
- Hornbach EE, Cohen MS. Closed reduction and percutaneous pinning of fractures of the proximal phalanx. J Hand Surg Br. 2001;26:45—9, http://dx.doi.org/10.1054/jhsb.2000.0524.
-
- Pun WK, Chow SP, So YC, Luk KD, Ngai WK, Ip FK, et al. Unstable phalangeal fractures: treatment by A.O. screw and plate fixation. J Hand Surg Am. 1991;16:113—7,
http://dx.doi.org/10.1016/s0363-5023(10)80023-1.
- Pun WK, Chow SP, So YC, Luk KD, Ngai WK, Ip FK, et al. Unstable phalangeal fractures: treatment by A.O. screw and plate fixation. J Hand Surg Am. 1991;16:113—7,
-
- del Pinal ˜ F, Moraleda E, Rúas JS, de Piero GH, Cerezal L. Minimally invasive fixation of fractures of the phalanges and metacarpals with intramedullary cannulated headless compression screws. J Hand Surg Am. 2015;40:692—700, http://dx.doi.org/10.1016/j.jhsa.2014.11.023.
-
- Fowler NK, Nicol AC. Measurement of external threedimensional interphalangeal loads applied during activities of daily living. Clin Biomech (Bristol, Avon). 1999;14:646—52, http://dx.doi.org/10.1016/s0268-0033(99)00016-9